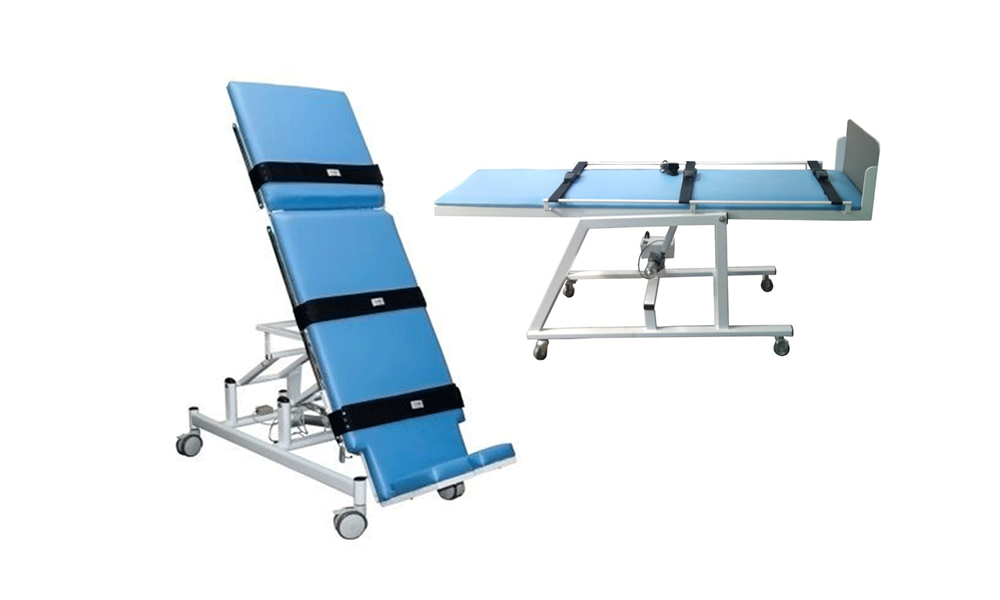
Prancha Ortostática como recurso fisioterapêutico da UTI ao ambulatório
O uso da prancha ortostática é indicado para readaptar os pacientes à posição vertical quando o mesmo é incapaz de manter essa postura sozinho ou até mesmo com considerável assistência.
O sistema musculoesquelético é projetado para se manter em movimento. Em apenas sete dias de repouso no leito a força muscular diminui em 30%, com uma perda adicional de 20% da força restante a cada semana. A permanência prolongada de pacientes em unidade de terapia intensiva (UTI) em uso de ventilação mecânica (VM) está associada ao declínio funcional, morbidades, mortalidade, cuidados de alto custo e longo tempo de internação. A sepse, distúrbios hidroeletrolíticos e a imobilidade são causas da polineuropatia do doente crítico.
O repouso prolongado no leito resulta em alteração nas fibras musculares. As isoformas de miosina mudam de fibras de contração lenta para rápida, a síntese de proteínas é reduzida e o desuso atrofia o músculo esquelético. Em estados de doença inflamatória a proteólise muscular é acelerada e o músculo pode sofrer “denervação funcional”, relacionada a diminuição nos impulsos nervosos que chegam à membrana muscular. Esse tipo de fraqueza afeta tanto os músculos dos membros quanto os respiratórios, o que prolonga o uso da VM. Os exercícios realizados no leito por si só não evitam os efeitos adversos do repouso. Esse achado está relacionado à mudança do fluído intravascular das extremidades para a caixa torácica pela remoção do stress gravitacional. No entanto, o fato de assumir a posição vertical ajuda a manter uma distribuição de fluídos adequada e inferiorização das vísceras abdominais. Por essa razão é recomendado que o ortostatismo seja incluído no programa de mobilização precoce, a fim de minimizar os efeitos adversos da imobilidade.
O ortostatismo, como recurso terapêutico, pode ser adotado de forma passiva ou ativa para a estimulação motora, melhora da função cardiopulmonar e do estado de alerta. O uso da prancha ortostática é indicado para readaptar os pacientes à posição vertical quando o mesmo é incapaz de manter essa postura sozinho ou até mesmo com considerável assistência.
Além dos benefícios já descritos, a prática do ortostatismo em doentes críticos tem sido encorajada com base em outros supostos benefícios, que incluem melhora do controle autonômico do sistema cardiovascular, melhora da oxigenação, aumento da ventilação, estimulação vestibular, prevenção de contraturas articulares e úlcera por pressão.
Com base no perfil de pacientes das unidades de terapia intensiva, Hospitalar e ambulatorial à utilização da prancha ortostática, justifica-se pela otimização da assistência e processo de reabilitação.
Autora: Sabrina Donatti – Coordenadora Fisioterapia (PRÓFISIO)
REFERÊNCIAS
Adam, S, Forrest S. ABC of intensive care: other supportive care. BMJ. 1999;319(7203):175-8. Review.
Perme C, Chandrashekar R. Early mobility and walking program for pacients in intensive care unitis: creating a standard of care. Am J Crit Care. 2009;18(3):212-21.
Jerre G, Silva TJ, Beraldo MA, Gastaldi A, Kondo C, Leme F, et al. Fisioterapia no paciente sob ventilação mecânica. J Bras Pneumol. 2007;33: 142-50.
Needham DM, Mobilizing pacientes in the intensive care unit: improving neuromuscular weakness and physical function. JAMA. 2008;300(14):1685-90.
Morris PE, Herridge MS. Early intensive care unit mobility: future directions. Crit Care Clin. 2007;23(1):97-110.
Chang AT, Boots R, Hodges PW, Paratz J. Standing with assistance of a tilt table in intensive care: a survery of Australian physiotherapy practice. Aust J Physioter. 2004;50(1)51-4.
Luque A, Martins CGC, Silva MSS, Lanza FC, Gazzotti MR. Prancha ortostática nas unidades de terapia intensiva da cidade de São Paulo. O Mundo da Saúde. 2010;34(2):225-229.
Vellar CM, Forti Júnior G. Ortostatismo passivo em pacientes comatosos na UTI – um estudo preliminar. Ver Neurociênc. 2008;16(1):16-9.
Sibinelli M, Maioral DC, Eiras AL, et al. The effects of orthostatism in adult intensive care units patients. Rev Bras Ter Intensiva. 2012;24(1):64-70.










Deixe uma resposta
Want to join the discussion?Feel free to contribute!